Benoit Soulié
médecin généraliste (14)
et maître de stage des universités
Lutter contre l’innumérisme de la société civile et des professionnels de santé devrait être la priorité des autorités de santé dans la délivrance d’une information fiable et en vue de produire une prise de décision réellement éclairée. Mais encore faut-il que cette autorité ou ses principaux hérauts ne souffrent pas eux-mêmes d’innumérisme.
S’il est normal que la société civile semble mal à l’aise avec des concepts de risques statistiques, il est inquiétant de constater qu’un pan très large de la communauté scientifique médicale semble découvrir aujourd’hui, avec l’arrivée du vaccin contre la Covid19, qu’un traitement n’est pas efficace à 100%. Inquiétant mais pas étonnant. Gigerenzer, dans son ouvrage sur l’incertitude publié en 2009, met en évidence l’innumérisme qui sévit chez les médecins, de quelques spécialités qu’ils soient [1].
Lorsque des autorités de santé relaient une efficacité avec un ordre de grandeur relatif de 95% [2], aucun leader d’opinion, à quelque échelle que ce soit, n’a semblé capable de convertir spontanément ce risque en NNT ou en NNH qui est une des manières les plus loyales d’aborder l’efficacité et les risques d’une intervention. Que doit-on dès lors penser en tant que médecin effecteur du soin de premier recours ? Lorsqu’il est de notre mission d’éclairer le patient, de l’informer avec loyauté et de recueillir son consentement. Lorsque c’est à nous que revient finalement le soin de décortiquer l’étude à partir de laquelle est extrait ce risque relatif de 95%, de sortir la calculatrice comptable de notre tiroir et de convertir avec patience et rigueur ce risque relatif en risque absolu puis en NNT. Lorsque c’est à nous, médecins de premiers recours, qu’incombe la tâche de créer une infographie adaptée pour présenter ces données sous la forme la plus neutre possible et d’y insérer des messages de prudence de lecture de ce même graphique (efficacité et risques mesurés sur X semaines, sur la base d’une prévalence de Y/100.000 habitants, etc.). Que doit-on penser de tout ça ? Est-ce vraiment notre rôle ? C’est à se demander comment ces autorités de santé ou ces leaders d’opinions qui semblent incapables de produire ces données se représentent notre activité de prescription au quotidien - et qu’ils nomment sans se formaliser « renouvellement d’ordonnance » là où nous nous échinons à faire de la « réévaluation de traitement ». Qu’imaginent-ils de ces colloques singuliers du quotidien où nous tentons de réaliser des prises de décision partagées lorsqu’il s’agit de prescrire (ou non) une statine, un hypoglycémiant oral, un anti-hypertenseur ou encore un vaccin anti-grippal ? Qu’imaginent-ils de ces consultations ? Quelles informations pensent-ils que nous délivrons et sous quelle forme ? Que voient-ils derrière cela : des anti-prescripteurs ? des anti-vaccinalistes ? des empêcheurs de prescrire en rond ?
Le verbe « recueillir » est ici essentiel. On n’arrache pas au forceps un consentement. On l’approche, prudemment, au gré de la houle des représentations du patient. On le guide avec patience et tact. On le pose ensuite sur le sous-main du bureau et on l’observe à deux, consciencieusement, s’assurant que l’un et l’autre, patient et soignant, valide le résultat ainsi modelé qui respire timidement. On le recueille enfin avec soin dans le dossier et, en Pénélope déterminée, on l’applique sur le métier la fois suivante parce qu’un consentement n’est jamais gravé dans le marbre. Mais je vis l’acte de « recueillir » un consentement sur la base d’un risque relatif comme une attitude autoritaire aveugle et maladroitement teintée d’innumérisme (valable pour n’importe quelle molécule ou intervention médicale). Ce n’est plus un recueil, c’est un mouvement d’épaulé-jeté bien connu des haltérophiles, le patient étant perçu comme une masse inerte que l’on arrache du sol pour le caler derrière notre nuque sacerdotale de soignant.
Une interrogation pointe alors le bout de leur nez à la lecture des rapports récents de la Haute Autorité de Santé sur la stratégie vaccinale : nos experts souffrent-ils eux-aussi d’innumérisme ? Innumérisme qui pourrait expliquer qu’un risque relatif suffise pour diffuser l’efficacité d’une intervention.
Nous vaccinerons. L’urgence sanitaire nous l’impose et il n’est pas ici question de remettre en doute cette prouesse médicale et technologique qui permet de produire à une échelle mondiale un outil indispensable de lutte contre cette pandémie. Mais le doute, comme un poison insidieux, est instillé. Un doute particulièrement toxique dans un contexte où est récemment sorti de sa tanière le pire de ce que la pseudo-science est capable de produire. Un doute s’installe donc : nos autorités souffrent-elles donc, elles aussi, d’innumérisme ?
J’attends donc tellement plus de nos autorités de santé qui se doivent d’être irréprochables en ces temps troublés. J’attends tellement plus de ces relais que sont les leaders d’opinion. Soyons clairs, j’attends une précision exigeante à la hauteur des enjeux de santé publique actuels et un professionnalisme scientifique sur la base de données brutes et non d’interprétations politiques dont l’usage du risque relatif est la règle. Enfin, et même dans le cadre d’une urgence sanitaire, j’attends qu’ils comprennent véritablement le travail que l’on fait sur le terrain pour accompagner la société civile dans une prise de décision de soins, dépassant ici le seul cadre de la vaccination.
Glossaire
– Innumérisme [3] : l’innumérisme est un défaut de maîtrise des nombres, du raisonnement mathématique, de la logique et du calcul. Il s’apparente à l’illettrisme, qui désigne une notion similaire quant à la maîtrise de la langue.
– Groupe intervention et Groupe contrôle : dans un essai randomisé contrôlé, le groupe « intervention » est le groupe de participants traités (qui testent l’innovation thérapeutique). Le « groupe contrôle » est le groupe des participants non traités (qui prennent un placebo).
– Ri, Rc : Ri est le risque de survenue de la maladie dans le groupe intervention et Rc le risque de survenue de la même maladie dans le groupe contrôle. En anglais, Ri est appelé ERR (Experimental event rate) et Rc appelé CER (Control event rate)
– Risque Absolu (AR) : le risque absolu décrit la probabilité de survenue d’une maladie dans une population donnée et dans des conditions spécifiques.
– Risque Relatif (RR) : le risque relatif RR, est le rapport du risque de survenue de la maladie dans le groupe intervention (Ri) sur le risque de survenue de la même maladie dans le groupe contrôle (Rc). RR = Ri/Rc
– Réduction du Risque Absolu (ARR) [4] : différence entre le risque de survenue d’un évènement (maladie) dans un groupe exposé et ce risque dans le groupe non exposé. ARR = Rc-Ri
– Réduction relative de risque (RRR) (voir note 4) : la réduction relative de risque RRR, est une valeur relative de diminution du risque. C’est le rapport entre, la différence de risque entre le groupe intervention et le groupe contrôle d’une part et le risque contrôle d’autre part. Cette mesure indique la réduction proportionnelle du risque d’un critère défavorable due à l’intervention. La RRR est calculée par la formule suivante : (Rc-Ri)/Rc ou ARR/Rc.
– NNT (Number Needed to Treat) (voir note 4) : le NNT ou nombre de sujets à traiter, est le nombre de personnes à traiter pendant une période déterminée pour guérir ou pour prévenir un cas supplémentaire de la pathologie considérée.
Il se calcule à partir du chiffre de la réduction absolue du risque : NNT = 1/ARR*100
– NNH (Number Needed to Harm) (voir note 4) : le NNH ou nombre nécessaire pour nuire, est le nombre de personnes qu’il faut traiter pour observer un critère « négatif » (un effet indésirable ou un décès) consécutif à l’intervention. NNH = 1/ARR de l’issue négative*100
Tableau récapitulatif
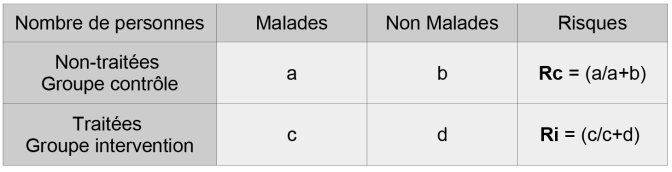
Risque relatif : RR = Ri/Rc
Réduction de risque absolu : ARR = Ri - Rc
Réduction relative de risque : RRR=(Ri-Rc)/Rc
NNT = 1/ARR*100
NNH = 1/ARR de l’issue négative*100

